馬凡綜合征(Marfan
syndrome,MFS)是一種常染色體顯性遺傳的結締組織異常,累及多個系統,包括眼、心血管、骨骼系統,其人群發病率約為0.02%一0.03%。本病是由位于15號染色體長臂(15q21.2)上編碼原纖維蛋白-1的基因FBN-1的突變所致,病變主要累及全身結締組織,由于原纖維蛋白-1合成和沉積量的差異,各受累系統的表現可以多種多樣。
馬凡綜合征患者的骨骼表現主要有:瘦長體型、長頭、高腭弓、雞胸或漏斗胸、四肢纖細、典型的蜘蛛指/趾、扁平足、韌帶松弛及關節脫位和脊柱畸形等(圖1-3)。脊柱畸形在馬凡綜合征患者中較為多見,40-75%的馬凡綜合征患者同時并存脊柱側凸畸形(圖4),發病較早,其中有些在嬰幼兒時期即可發病,并且畸形進展的速度快于特發性脊柱側凸,主彎也較后者更為僵硬。因此,馬凡綜合征性脊柱畸形的治療應更為積極,防止由于治療不及時而出現嚴重后果。
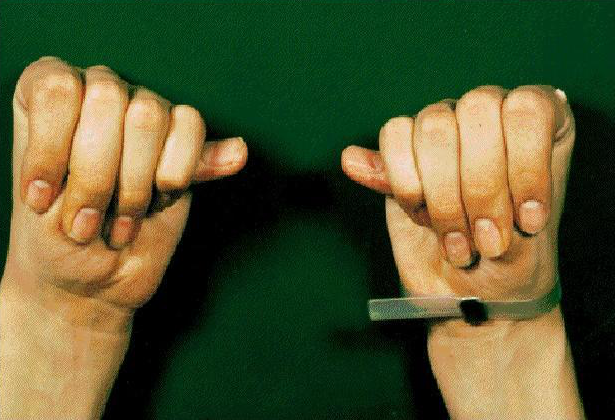
圖1:馬凡綜合征的“拇指征”。當手指握起時,拇指伸出超過手掌尺側
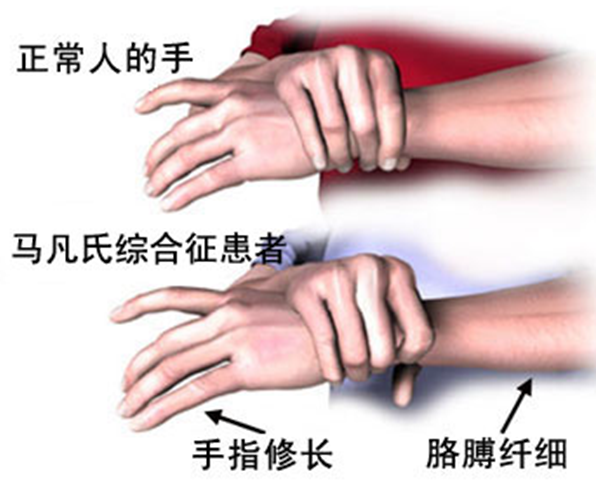
圖2:馬凡綜合征的“腕征”。拇指和環指環繞腕部超過一圈并重疊
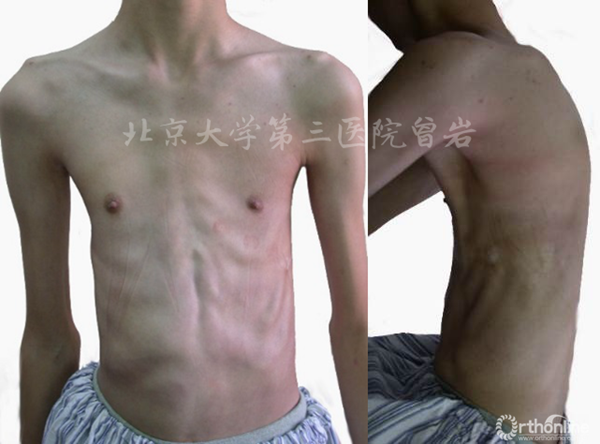
圖3:馬凡綜合征患者的瘦長軀干
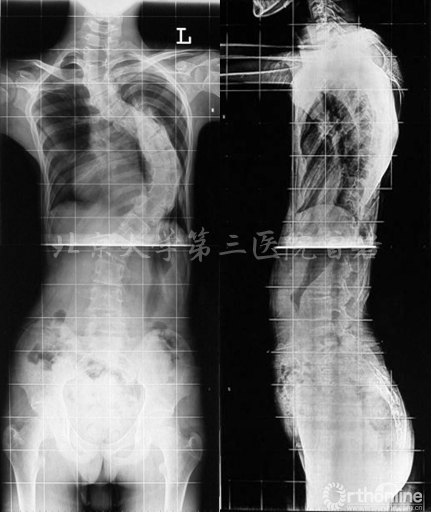
圖4:馬凡綜合征伴脊柱側彎
目前馬凡綜合征性脊柱畸形的治療方法主要有:
A、支具治療:支具是非手術治療脊柱側凸的首選方法,但是應用于馬凡綜合征性脊柱側凸的成功率僅為17%,主要與畸形進展快,完型僵硬和患者耐受性差有關。
B、手術治療:是治療進展型嚴重脊柱畸形的主要手段,對于馬凡綜合征性脊柱畸形,除了常規的手術策略規劃,在圍手術期還存在其特殊性——
1. 馬凡綜合征常伴發脊柱發育不良,骨量減低,腰骶段椎管擴大、硬膜囊擴張,椎體扇貝樣改變,椎板變細變薄,以及椎弓根發育變細,給后路內固定手術增加了難度,術后內固定松動,假關節形成和矯形丟失的發生率較高。因此需要在術前仔細分析患者的CT和MRI圖像,制定詳細的置釘位置和截骨矯形策略。
2. 由于馬凡綜合征所導致的韌帶松弛與弱化,因此脊柱非融合節段的代償能力顯著下降,手術應盡量避免短節段固定和選擇性融合,融合節段應包括中立椎和穩定椎,以防止出現術后Adding on和脊柱失平衡。
3. 由于韌帶和筋膜的弱化,并且常伴隨腰骶部椎管擴大和硬脊膜擴張,術中硬脊膜撕裂的發生率明顯增加,可達63-92%,術后腦脊液漏和傷口感染的發生率顯著增加,應予以重視。
4. 馬凡綜合征常伴有心臟結構異常,如主動脈擴張、二尖瓣脫垂伴反流和動脈瘤等,循環功能較差,且由于長期的脊柱畸形和胸廓發育不良而影響呼吸功能,增加了圍手術期心肺并發癥的發生率。所以術前應常規行心臟超聲和肺功能檢查,對患者的手術耐受情況進行綜合評估。另外,術中失血量也明顯增多,平均達2150ml,應事先準備充足的血液,并采用術前預存式自體血回輸及術中自體血回吸收輸入等方法。
病例介紹:
患者男性,26歲,發現脊柱側彎14年,腰背部疼痛加重1年。14年前診斷為馬凡綜合征,之后逐漸出現胸腰椎側彎,伴有疼痛。近一年來感覺疼痛明顯加重,站立1-2小時即感腰背部疼痛酸脹,休息可以緩解。此次為矯形入院。
2年前于外院行二尖瓣+主動脈瓣機械瓣膜置換術+主動脈竇部修補術。術后口服華法林抗凝治療。
查體:脊柱外觀側后凸畸形,雙側不對稱,各項活動部分受限。四肢手指和足趾較細長,韌帶松弛。雙下肢感覺、運動正常,生理反射對稱,病理反射(-)。
術前X線(圖5):側凸上胸彎Cobb 52°,下胸彎Cobb 52°,胸腰彎Cobb 65°,后凸角度102°,左肩高于右肩。
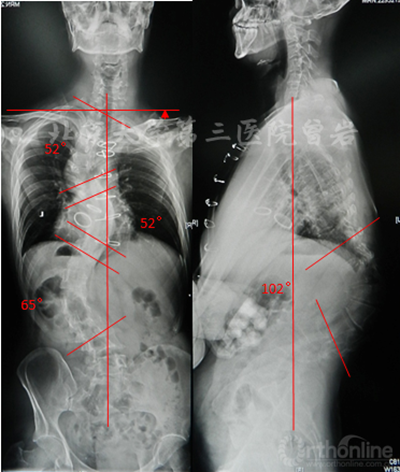
圖5
左右Bending X線(圖6):左側Bending上胸彎矯正至46°,胸腰彎矯正至56°;右側Bending下胸彎矯正至48°。
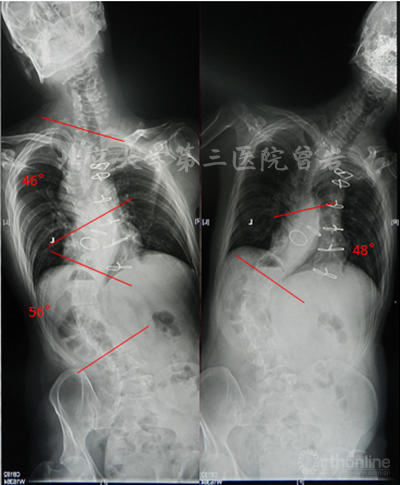
圖6
CT(圖7):顯示脊柱側后凸畸形,腰骶段椎管擴大,椎體扇貝樣改變,椎弓根發育異常,L5峽部不連。
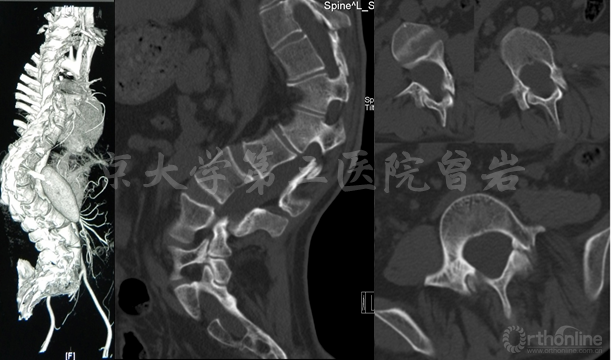
圖7
MRI(圖8):顯示腰骶段椎管擴大,硬膜囊擴張。
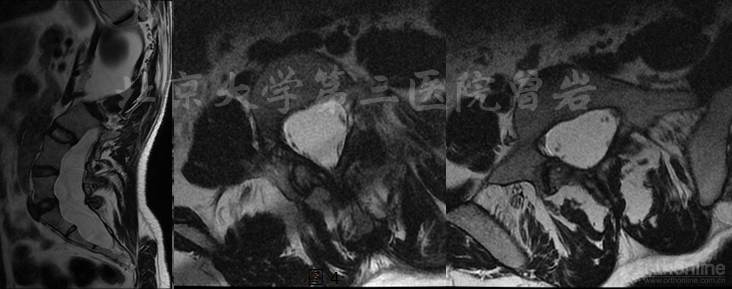
圖8
外觀像(圖9):顯示軀干畸形外觀。
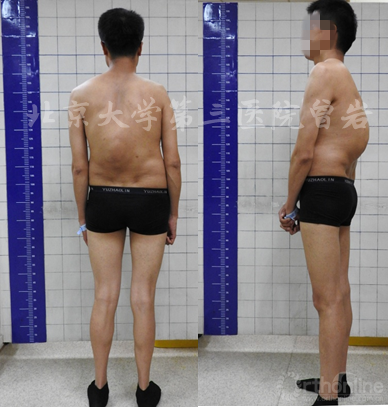
圖9
手足外觀照(圖10):手指和足趾具有馬凡綜合征特征性改變。
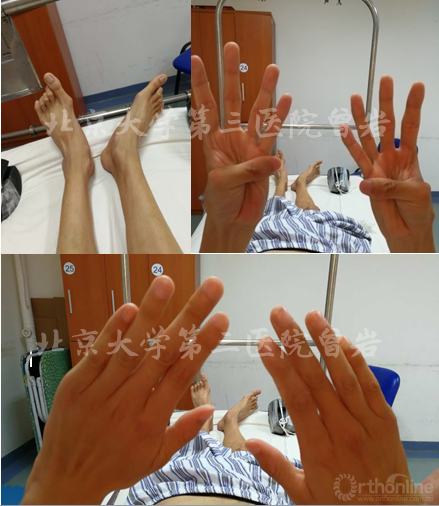
圖10
腋下-骨盆懸吊皮牽引2周后,畸形改善不明顯(圖11)。
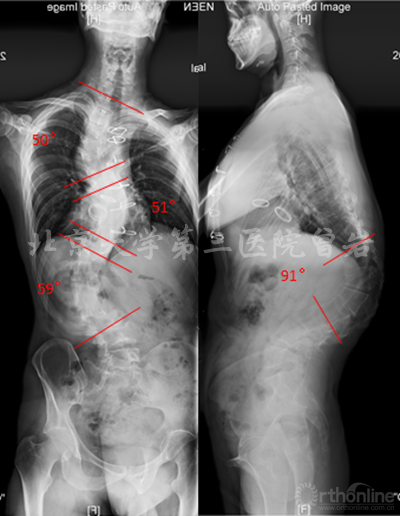
圖11
手術:后路經T12椎弓根截骨,T6-11 Ponte截骨,側后凸矯形,T2-L5椎弓根固定,植骨融合,L5雙側峽部修補(圖12)。A.導航下釘道準備;B.徒手釘道準備;C.椎弓根置釘;D.經T12椎弓根截骨;E.矯形;F.完成矯形。
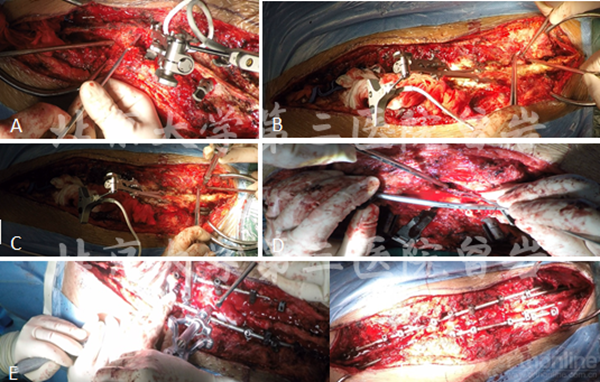
圖12
術后X線(圖13):側凸上胸彎Cobb 20°,下胸彎Cobb 18°,胸腰彎Cobb 19°,后凸角度10°,冠狀位和矢狀位平衡維持良好,雙肩等高。
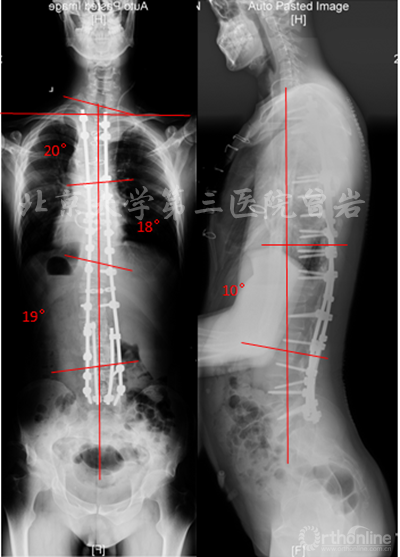
圖13
術后外觀像(圖14):術后外觀明顯改善。
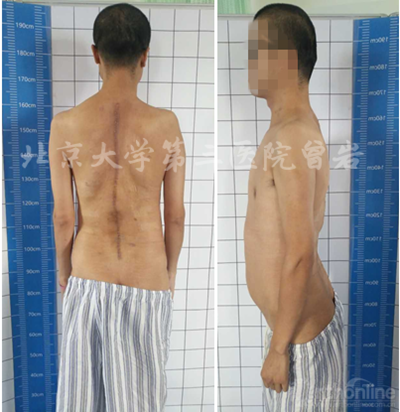
圖14
矯形手術設計理念:
該患者在12-13歲逐漸發現脊柱側彎,其屬于青春發育期,即第二次生長高峰時期發生脊柱畸形的MFS。大樣本的研究顯示,至骨骼發育成熟時,63%的MFS患者合并脊柱側凸,其常見彎型與特發性側凸類似,但是多發彎或大彎的比例高于特發性側凸,且較后者僵硬的多。
另外,MFS側彎常伴有矢狀面的改變,如胸椎和胸腰段的后凸。本患者上胸彎、下胸彎和胸腰彎均為結構性彎,且較僵硬,同時伴有胸腰段重度后凸。雖然經過2周的腋下-骨盆懸吊皮牽引,但畸形未見明顯減輕。
因此,手術應行三彎融合,同時矯正后凸,還應兼顧L5峽部不連。手術融合范圍為T2-L5。為了獲得良好的矯形,在胸腰段主彎+后凸區域行3-4級截骨,在胸段行多節段Ponte截骨。術中椎弓根置釘應注意椎弓根發育異常和細小變窄等情況。
總結:
該患者為馬凡綜合征性脊柱側后凸畸形,多發彎且柔韌性差,同時伴有骨性結構發育異常,腰骶段椎管擴大,硬膜囊擴張,椎弓根發育異常,L5雙側峽部不連,手術難度較大。
術前設計為融合三彎,同時矯正后凸。針對胸腰段側后凸頂點行不對稱PSO截骨,對胸彎行多節段Ponte截骨。由于存在多發椎弓根發育異常,因此椎弓根置釘采用導航與徒手相結合,既提高準確性,又兼顧效率。矯形后應用衛星棒行L5峽部修補后的固定,以避免主固定棒與椎板鉤之間的連接困難問題。
患者2年前行心臟瓣膜置換,術后一直口服華法林抗凝,此次在術前2周停用華法林,改用低分子肝素皮下注射抗凝,減少對凝血功能的影響。術中應用氨甲環酸減少出血,自體血回輸裝置減少異體血輸血。術中神經電生理監測平穩。患者術后恢復順利,未出現相關并發癥。
來源:北京大學第三醫院骨科 曾巖