骨軟骨瘤是一種發生在骨表面,頂端有軟骨帽覆蓋的良性骨腫瘤。大多發生在長管狀骨的干骺端,約占骨腫瘤的9.3%,占骨良性腫瘤的36%左右。然而,發生在脊柱的骨軟骨瘤在臨床上較為罕見。除此之外,目前尚未查閱到椎旁骨軟骨瘤壓迫輸尿管的相關病例報道。本文就本院發現的1例L3、4椎體旁骨軟骨瘤壓迫左側輸尿管的病例,并結合自1999年至今國內文獻報道的有癥狀的單發性腰椎骨軟骨瘤20篇文獻共33例,對脊柱骨軟骨瘤的病因、發病情況、診斷、臨床表現及治療進行討論。
病例報告
患者,女性,54歲,因“反復腰痛伴排尿困難2年”于2015年8月31日來本院就診。患者于2年前無誘因出現左側腰部疼痛,呈間歇性隱痛,彎腰及長時間站立時疼痛加重,休息后可緩解,偶有排尿困難,改變體位后仍難以緩解,無伴血尿、尿頻、尿急等癥狀;曾就診于當地醫院行B超檢查提示:左腎結石,左腎中度積液,右腎未見明顯異常,左側輸尿管上段擴張,右側輸尿管無擴張。給予導尿、止痛等對癥治療,后轉入本院泌尿外科繼續治療,于2015年9月2日行“左側輸尿管鏡檢+置內支架引流術”,手術過程順利,術后腰痛伴排尿困難癥狀仍未完全緩解,病情穩定后轉入本科繼續治療。
轉入時查體:生命體征平穩,心肺腹檢查未見明顯異常,L3、4棘突左側壓痛及叩擊痛陽性,無明顯周圍放射痛,四肢肌力、肌張力正常,雙下肢直腿抬高試驗陰性,生理反射正常,病理反射未引出;留置尿管引流出淡黃色澄清尿液,左側腎區叩擊痛陽性,雙側輸尿管無壓痛,恥骨上膀胱未觸及,膀胱區無壓痛,局部未捫及包塊,膀胱區叩診鼓音。實驗室檢查:尿白細胞+,尿潛血++;血常規提示白細胞4.25×109/L,血紅蛋白127g/L,血小板計數221×109/L。雙腎CT平掃+三維重建:左腎結石,左腎、輸尿管上段積液,考慮左側輸尿管上段狹窄,膽囊結石。腰椎正側位X線片示腰椎退行性改變;L3、4椎體左側骨質增生變尖。腰椎MRI平掃:腰椎退行性變:L1-5椎體見骨贅樣增生改變,所見椎間隙未見變窄,余附件未見異常。
根據以上影像學結果,并結合患者癥狀及體征,考慮L3、4左側椎旁骨軟骨瘤導致左側輸尿管受壓明顯,于2015年9月10日行手術治療。術中患者取右側臥位,身體與手術臺面成45°角,從第12肋后半部向下到臍及恥骨聯合中點平面的腹直肌外緣作腹側方斜切口,切開皮膚、皮下組織,沿皮膚切口切開腹外斜肌、腹內斜肌、腹橫肌腹橫筋膜,顯露腹膜后間隙,牽開腹腔內臟器,充分暴露L1~5椎體兩側腰大肌及前方通行的血管神經及輸尿管,術中見L3、4椎體左側一5cm×2.5cm×2cm大小骨贅,骨贅上有白色軟骨覆蓋,質地較硬,與周圍軟組織有部分黏連,予以保護輸尿管及周圍血管神經后,用骨刀將該骨贅完全鑿除。
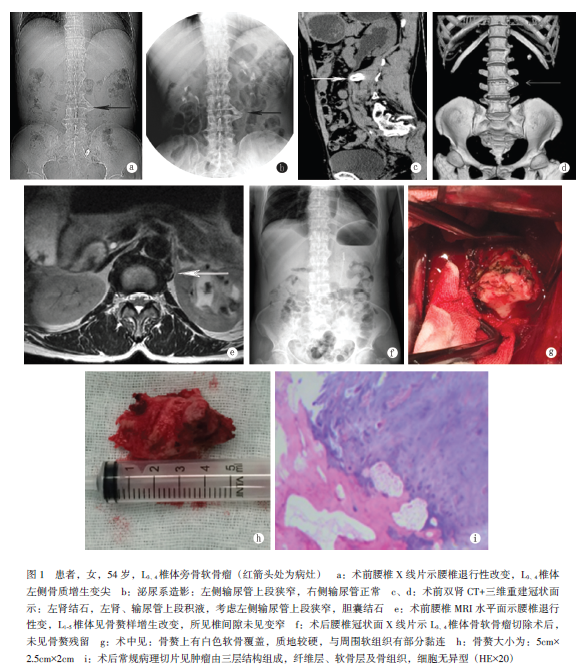
雙氧水、生理鹽水反復沖洗清洗創面,未見有活動性出血,檢查輸尿管未再受壓,逐層關閉傷口,于腹膜后放置一膠管引流,無菌輔料覆蓋傷口。測量切除下來的骨贅,并送病理科進行切片檢查。術后病理結果提示:[肉眼所見]:L4、5椎體骨贅:5cm×2.5cm×2cm骨樣組織一塊。[光鏡所見]:腫瘤由三層結構組成,纖維層、軟骨層及骨組織,細胞無異型;診斷意見:(L3椎體)形態學符合骨軟骨瘤改變。術后予以抗感染、止痛、消腫及傷口換藥等對癥處理。術后第2d,患者左側腰部疼痛明顯緩解,引流管引流量明顯減少,予以拔除。術后囑患者鍛煉膀胱括約肌后拔除尿管。術后第10d出院。術后第6個月隨訪,傷口已愈合,患者未再訴排尿困難,復查腰椎正位X線片提示:L3、4椎體骨軟骨瘤切除術后,未見骨贅殘留。臨床癥狀及病變未見復發。
討論
發病情況:骨軟骨瘤并非一種真正意義上的腫瘤,而更傾向于一種錯構瘤,約占良性骨腫瘤的36%,常發生于長骨干骺端,發病形式包括單發性骨軟骨瘤和遺傳性多發性骨軟骨瘤。單發性骨軟骨瘤常伴隨無痛性腫塊的出現,性別上無明顯差異。多發性骨軟骨瘤被學者們認為與常染色體顯性遺傳有關。骨軟骨瘤發生在脊柱中較罕見,文獻報道其發生率僅為1.3%~4.1%,男性發病率約為女性的2.5倍。在國外,據Albrecht等報道的130例脊柱骨軟骨瘤中,發病率從高到低依次為頸椎、胸椎和腰椎。
本文統計了自1999年至今國內文獻報道的有癥狀性單發性腰椎骨軟骨瘤20篇文獻共33例,包括了患者的年齡、發病部位、相關主訴、持續時間、治療方法及預后;其中男女比例為20:13,接近2:1;多數發生在椎弓根部周圍,但也有國外學者報道病變最多發生在棘突;大部分出現了腰痛、四肢乏力、麻木等神經癥狀,一般發病時間持續40d到5年不等;僅1例為保守治療,其余均行病灶切除術治療,手術切除率為97%;經手術治療后,患者腰痛及下肢麻木等癥狀均得到緩解;其中16例有相關隨訪資料的患者癥狀均緩解,隨訪期間未見復發。據Sheikhrezail等報道,單發性骨軟骨瘤惡變率在1%左右,而多發性骨軟骨瘤惡變率為單發性骨軟骨瘤的10倍,在本組附表中無惡性骨軟骨瘤的病例出現。
病因:脊柱骨軟骨瘤的病因目前尚未完全明確。在國內,陳仲強等認為由于各級骨化中心(大部分位于椎體、椎弓、關節突、橫突與棘突的尖部)的異常發育或骺板頻繁微小創傷而最終形成脊柱骨軟骨瘤。由于頸椎在所有脊柱中的活動范圍最大,最為頻繁,故微小創傷機會也最大,這也是頸椎骨軟骨瘤發病率最高的原因之一。謝林等則認為骨軟骨瘤是發生于軟骨成骨處由骨質錯構引起的一種錯構瘤。在小兒骨發育過程中,因外傷、遺傳等因素使得骺板軟骨的外側部分發生錯構并向外持續生長,形成軟骨帽后最終骨化。在成年后,骨軟骨瘤隨著骨的發育停止而停止。
國外學者Ramazan等及Certo等認為在老年患者中,骨軟骨瘤的發生可能與骨骺成熟后脊柱的退行性改變有關,而這種改變也有可能引起細胞分化的失控。而Solomon等則認為骨軟骨瘤的發病可能與酸性粘多糖的代謝性紊亂有關。Cree等則認為放射性治療也是骨軟骨瘤形成的病因之一。
本例患者系中年女性,排除外傷及遺傳等方面因素,并結合入院后的影像學結果(鄰近骨質增生明顯),不排除腰椎退行性改變的可能。臨床表現:由于在發病初期,脊柱骨軟骨瘤僅表現為體內深部的硬性腫塊,難以觸及,若無明顯臨床癥狀,診斷較困難。無明顯誘因性腰痛是脊柱骨軟骨瘤的早期常見臨床表現,往往由于患者的不重視,而導致延誤診斷。當發生在特殊部位時,如椎管內、椎體旁等,因壓迫神經及脊柱周圍組織,會合并馬尾神經綜合征、四肢乏力及放射性麻木、感覺及運動障礙或泌尿系疾病等并發癥,若壓迫脊髓,甚至有可能導致患者突然死亡。而病程長短及癥狀的程度均取決于骨軟骨瘤的生長速度、壓迫程度及部位。脊柱退行性改變和腫瘤的生長可能會引起進行性神經功能惡化,伴有馬尾神經綜合征等并發癥的患者需早期手術,以預防進行性神經功能惡化而導致終身殘疾。
脊柱骨軟骨瘤發病較緩,病程較長,臨床癥狀一般逐漸加重,極少引起急性發作。本例患者年齡稍大,臨床表現主要是腰痛伴排尿困難,在既往的文獻中尚未見報道。發病初期,考慮為腎結石引起的腰痛及排尿困難,但左側輸尿管鏡檢+置內支架引流術后癥狀未見緩解。行腰椎病變起自L3、4椎體旁,向左側生長,壓迫左側輸尿管,引起腰痛伴排尿困難等癥狀,結合MRI及X線等影像學結果可見病變部位位于L3、4左側椎體旁,壓迫了左側腰大肌及輸尿管。影像學結果與癥狀基本相符。
診斷及治療方案:脊柱骨軟骨瘤主要通過臨床表現、影像學檢查來診斷,最終的確診需依靠病理活檢。當出現腰痛及其他并發癥時,需與泌尿系結石、腰椎骨折、椎管狹窄、椎間盤突出等鑒別。由于腰椎旁的解剖結構重疊位置多且復雜,故X線的確診率較低,但可用于鑒別骨折、結石、椎間盤突出等基礎疾病;舒仁義等認為腰椎X線斜位像可提高腰椎關節突、椎板和椎弓根的病灶檢出率。由于CT及MRI檢查能夠清晰地區分腫瘤與脊柱周圍組織結構,其在診斷脊柱骨軟骨瘤的病變性質、部位以及壓迫脊髓、神經根程度方面均優于X線。而當涉及生長于椎管內骨軟骨瘤時,MRI能夠更加準確地顯示腫瘤對脊髓及神經根的壓迫。故在診斷脊柱骨軟骨瘤時,X線可作為普查或篩選的一種方法,而確診本病的首選檢查手段是CT或MRI。
本文報道的L3、4骨軟骨瘤,在腰椎正位片上能夠清晰地看到L3、4椎體左側巨大骨贅凸起,僅依靠X線片易被誤診為一般的結構性紊亂或骨質增生,對腫瘤的局部細節方面的診斷價值較局限。腰椎CT+三維重建以及腰椎MRI在描述腫瘤的大小、形態特征以及附著點的骨組織方面有更好的表現。
在既往的文獻中,手術切除在恢復脊神經功能及避免并發癥方面是最佳方案,但術后存在腰椎不穩等風險。故作者認為應根據骨軟骨瘤的大小、部位以及癥狀來決定是否進行手術以及手術方案:①生長在椎管外的小的單發性骨軟骨瘤,無癥狀者可保守治療,定期隨診;②生長在椎管外的大的單發性骨軟骨瘤,若壓迫周圍組織而產生癥狀者,需行手術治療;③生長在椎管內的骨軟骨瘤,無論大小,均需切除,以防止腫瘤繼續生長而壓迫脊髓及神經根;④對于多發性骨軟骨瘤,由于惡變性質是單發性的10倍,故均需手術切除。本例骨軟骨瘤屬于單發性骨軟骨瘤,生長在椎管外,但由于壓迫左側輸尿管而引起排尿困難等癥狀,故予以行手術切除。
綜上所述,脊柱骨軟骨瘤在臨床中較為罕見,其臨床癥狀主要為腫瘤壓迫所致,明確診斷的首選檢查是CT及MRI;除了椎管外的小單發性骨軟骨瘤,其余的均應早期診斷,確診后根據具體情況行手術治療。
來源:中國矯形外科雜志2017年6月第25卷第11期